1.
2.
3.
何木兰江景程海东
作者单位:复旦大学妇产科医院产科,上海 200011
通讯作者:程海东,Email:hdcheng_2003@163.com
【概括】
妊娠期糖尿病(GDM)是指在妊娠期间发生或首次发现的糖尿病或糖耐量受损。大多数GDM孕妇早期无明显症状,部分GDM孕妇空腹血糖(FPG)正常。因此,单纯依靠妊娠期FPG检查容易导致GDM早期误诊[1]。一项对9个国家23316名孕妇的流行病学调查研究了高血糖与不良妊娠结局(HAPO)的关系。结果显示,孕妇高血糖与巨大儿、新生儿高血糖、高剖宫产率及血清C肽水平呈正相关[2]。因此,探讨如何早期诊断GDM,以减少高血糖对母婴的危害具有重要意义。近年来,有报道指出,铁作为过渡金属和强促氧化剂,可能影响机体糖代谢,对母婴健康产生潜在危害[3]。既往研究已证实,母体铁储存水平升高与GDM发病风险增加有关,是独立的危险因素[4]。血清铁蛋白(SF)是人体内过量铁的主要储存形式。因此,本研究测定了41例GDM孕妇和42例正常对照孕妇的孕中期SF水平,探讨了孕中期高浓度SF水平与孕中晚期FPG的关系,分析了其与GDM的相关性及其在GDM早期诊断中的价值,为临床早期诊断及防治GDM提供新的思路和依据。
1.材料和方法
1.研究对象:选择2008年1月至2009年7月在复旦大学附属妇产科医院门诊住院分娩的孕早期唐氏综合征筛查孕妇(孕15~20周),筛查时同时检测SF,孕24~28周行50g葡萄糖耐量试验(GCT),若结果>11.1mmol/L者检测FPG,若FPG≥5.8mmol/L者可诊断为GDM,若FPG正常者行75g口服葡萄糖耐量试验(OGTT)。共筛查出41例GDM患者,平均年龄(29.3±2.2)岁,平均孕周(17.4±1.3)周。同期随机选取50gGCT异常但OGTT正常的非GDM孕妇42例作为对照组,平均年龄(28.4±2.0)岁,平均孕周(16.9±1.2)周。本研究入选对象均为单胎妊娠,均排除高血压、心脏病等慢性疾病。GDM诊断标准参照乐杰主编的《妇产科学》第7版[5]。
2.研究方法:(1)一般资料收集:常规测量两组孕妇身高、体重,计算体质指数(BMI),记录筛查时的孕周及新生儿出生体重。(2)样本采集:孕15~20周孕妇抽取空腹肘静脉血6ml用于筛查,留取20μl血红蛋白(Hb),其余室温放置2h,3000r/min离心(离心半径10cm)20min,分离血清。(3)SF水平及FPG测定:采用双抗体夹心酶联免疫吸附试验(ELISA)检测血清SF,操作严格按照试剂盒(美国R&D公司)说明书进行。孕妇于孕24~28周行50g GCT。采集血清后立即采用7180全自动生化分析仪(日本日立)测定FPG。
3.统计学分析:采用SPSS16.0统计软件对相关数据进行分析。计量资料以均数±标准差(x±s)表示。两组样本均值的比较采用t检验(方差相等时)或t′检验(方差不等时)。相关性分析采用Pearson检验、Spearman检验、多元逐步回归分析(Stepwise法)。对非正态分布的变量取自然对数进行分析。采用受试者工作特征(ROC)曲线评估SF对GDM的早期诊断价值。
2. 结果
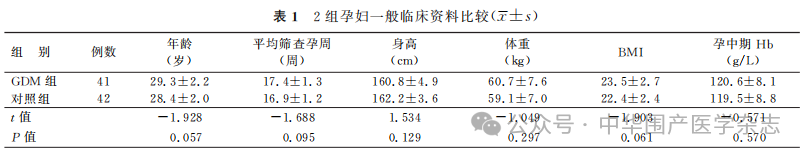
1.一般临床资料比较:GDM组与对照组患者年龄、身高、体重、BMI、平均筛查孕周、孕中期Hb水平比较,差异均无统计学意义(均P>0.05)。见表1。
2.2 两组孕妇SF水平比较:GDM组孕妇SF水平及FPG值均显著高于对照组(P
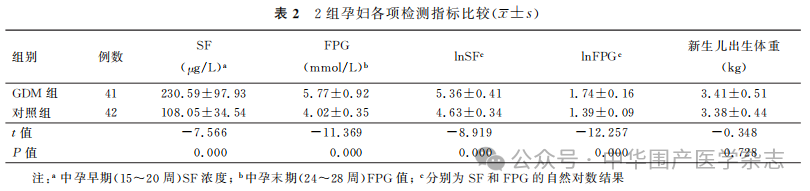
3.SF水平与孕妇一般临床资料、FPG值、新生儿出生体重的相关性:对照组和GDM组SF水平与年龄、身高、体重、BMI、筛查孕周、孕中期Hb值均无相关性(P均>0.05);对照组SF水平与孕中期FPG值、新生儿出生体重均无相关性(r=0.250和0.011,P=0.110和0.944);GDM组SF水平与孕中期FPG值、新生儿出生体重呈正相关性(r=0.390和0.434,P=0.012和0.005)。
4.多元逐步回归分析结果:GDM组以孕中晚期FPG值为因变量,以年龄、BMI、孕中早期Hb值、SF水平、新生儿出生体重为自变量,多元逐步回归方程为:FPG=0.312+0.131×SF+0.006×Hb。对照组采用相同方法,未得到回归方程。
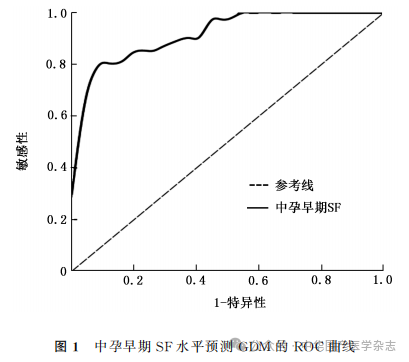
5.SF预测GDM的ROC曲线分析:采用ROC曲线分析SF对孕早期GDM的预测价值,如图1所示。拟合ROC曲线后,曲线下面积为0.921,95%CI为0.866~0.976(P=0.000)。以每位孕妇的SF值作为界值,计算各假定界值的敏感度、特异度及约登指数。结果显示,在所有界值中,约登指数最大为0.710,对应的敏感度为80%,特异度为90%。该点对应的SF值为148.94μg/L,因此可将148.94μg/L作为预测GDM的界值。
讨论
1.孕妇SF水平与GDM的相关性:铁是人体必需的微量元素。在怀孕期间,身体对铁的需求增加,以满足孕妇生理变化的需要,并确保胎儿的正常生长发育。长期以来,人们一直关注妊娠期缺铁对母亲和儿童的影响。研究表明,孕妇缺铁可导致不良妊娠结局,如早产、低出生体重(LBW)和小胎龄(SGA)[6]。因此孕期计算软件,在临床实践中,如果孕妇SF浓度高,通常认为铁储备状态良好,并没有受到足够的重视[7]。然而,最新的研究发现,妊娠期间SF浓度高对妊娠结局有潜在的不良影响,包括早产、妊娠高血压或先兆子痫、GDM和代谢综合征[8-9]。过量的SF还可以通过胎盘进入胎儿,影响其正常生长发育[10]。临床与流行病学调查研究提示,体内铁储存量越多,发生糖耐量受损、2型糖尿病或GDM的风险越大[11-12],可能的机制为铁蛋白—炎症反应—GDM机制[13];铁—氧化应激—GDM机制[14];此外,胰腺胰岛细胞中铁沉积过多可直接导致胰岛素抵抗、胰腺β细胞凋亡,从而增加孕妇GDM的风险[15]。Rajpathak等[4]研究发现,孕中、晚期铁储存水平较高的孕妇,发生GDM的风险显著高于铁储存水平正常的孕妇,若孕妇同时伴有肥胖,则发生GDM的风险是正常孕妇的3.5倍。
本研究检测并比较了GDM孕妇与孕中期血糖正常孕妇的SF水平,结果显示GDM孕妇的SF水平明显高于血糖正常孕妇。GDM孕妇孕中期早期SF水平经对数变换后与孕中期晚期FPG值及新生儿出生体重均呈正相关,提示孕中期早期SF水平升高可能对孕中晚期糖代谢产生负面影响,并使新生儿出生体重增加。本研究的多元逐步回归分析也显示,校正其他因素后,GDM孕妇SF水平与孕中晚期FPG值仍呈正相关。多元逐步回归分析结果还显示,孕早期和中期孕妇Hb水平与孕中晚期FPG值也存在一定程度的正相关,这与Lao等[16]的研究报告一致。这些结果提示,高SF水平可能导致GDM孕妇出现胰岛素抵抗或进一步加重病情,从而在GDM发生发展中起到危险因素的作用。这与以往关于SF与2型糖尿病关系的研究结果[17-18]相似。
2.孕早期SF用于妊娠晚期GDM早期预测的可行性及临床意义:本研究采用ROC曲线分析孕早期SF对妊娠晚期GDM的诊断及预测价值。ROC曲线下面积可作为诊断试验准确率的衡量指标,其值范围为0.5~1。一般认为,ROC曲线下面积在0.5~0.7之间,诊断价值较低,在0.7~0.9之间,诊断价值中等,在0.9以上,诊断价值较高[19]。本研究结果显示,SF预测GDM的曲线下面积为0.921,以SF=148.94μg/L为界值时,约登指数最大。 SF预测孕妇发生GDM的相应敏感度为80%、特异度为90%,表明当妊娠早期SF水平大于该临界值时,可能提示有GDM的发生。
本研究选择在孕妇唐氏筛查时(孕15~20周)检测SF,是因为此时大多数孕妇都到医院建立孕产保健卡并开始定期产前检查。此时检测SF,可以尽早筛查出GDM的高危人群,减少GDM的漏诊,凸显SF的早期预测价值,同时也增加了孕妇的依从性和医务人员的可操作性。
美国糖尿病协会(ADA)建议根据孕妇是否有GDM高危因素,采取个体化的GDM筛查方案[20]。对有GDM高危因素的孕妇进行孕早期筛查是早期诊断GDM的关键。GDM筛查方法包括FPG、随机血糖和GCT,其中GCT是我国应用最为广泛的方法。但临床一般将GCT筛查GDM的时机选择在孕24~28周,而孕妇仅在孕早期第一次产前检查时进行FPG或随机血糖检测。虽然FPG具有良好的依从性,但杨等[21]发现并非所有GDM孕妇的FPG均异常(≥5.8mmol/L)。Jorgensen等[22]也发现任何孕周的FPG值都不能预测OGTT 2h静脉血糖水平。随机血糖测定方便、快捷,在孕妇中的依从性好,但其准确性较差。哪一个点的数值具有较高的敏感度和特异度,在不同孕周、个体之间差异很大,目前尚难统一[23]。显然,仅以空腹血糖及随机血糖作为孕早期筛查手段是不科学的,有可能导致GDM的早期漏诊。
根据本研究结果,建议在孕中期用FPG或随机血糖筛查具有GDM高危因素的孕妇时,将SF水平作为参考标准之一。对于孕中期SF水平升高的孕妇,可适当提前进行GCT检查的时间,若首次GCT正常,应结合孕妇病史、临床症状,必要时间隔2~4周重复筛查。尽可能避免GDM的漏诊,减少高血糖对母婴的不良影响,改善妊娠结局。
由于临床研究条件的限制,本研究未能检测孕中期孕妇的糖代谢相关指标,且例数较少,因此无法通过这些检测结果来判断SF在诊断GDM中的价值。但上述研究结果提示,孕中期早期SF浓度高与GDM的发生存在相关性,且具有一定的预测价值,若能提前对SF增高的孕妇进行GDM筛查,或将有助于临床医生尽早诊断GDM。因此,今后我们将继续扩大样本量孕期计算软件,收集尽可能全面的临床资料,进一步探讨孕中期早期SF测定对于GDM的预测价值及其在产前诊断中的应用。
参考




